膀胱癌免疫治疗,膀胱癌免疫联合化疗成为进展期膀胱癌未来之光
全球肿瘤医生网 2020-04-22
膀胱癌免疫治疗,膀胱癌免疫联合化疗成为进展期膀胱癌未来之光
前言
2020年2月13日-15日,美国临床肿瘤学会-泌尿生殖系统肿瘤研讨会(ASCO-GU) 在美国旧金山召开,本次会议的主题是:“追求以患者为中心的治疗(IN PURSUIT OF PATIENT-CENTERED CARE)”。本文特邀请北京大学第一医院虞巍教授对于本次大会发布的尿路上皮癌(UC)免疫治疗相关的重要研究及进展做以评述,供各位泌尿肿瘤领域专家参阅。
免疫治疗是近年来尿路上皮肿瘤系统治疗的重要进展,已经被美国国立综合癌症网络(NCCN)指南推荐用于转移性尿路上皮癌(mUC)二线治疗,或者顺铂不耐受mUC患者的一线治疗。随着免疫治疗临床研究的开展,其在UC整个诊疗流程当中的作用特点得到了进一步认识,且由于免疫治疗整体上副反应发生率相对较低,因此免疫治疗研究在UC领域进入联合治疗阶段。
一、转移性尿路上皮癌(mUC)
1.免疫治疗联合化疗
对于mUC二线患者,帕博利珠单抗、纳武利尤单抗、德瓦鲁单抗、阿特珠单抗和阿维单抗(avelumab)都已获批mUC二线治疗的适应证。依据KEYNOTE-045研究,单药帕博利珠单抗相对于化疗能够显著改善患者的总体生存(OS)时间,并且副反应发生率较低。但该研究也显示了免疫治疗的一些临床特性,起效较慢、肿瘤无进展生存(PFS)时间较短、免疫治疗早期的生存率低于二线化疗。客观缓解率(ORR)约为20%,PFS为2个月,并且无论是PD-L1高表达还是低表达患者,都存在以上问题,而其他能够预测免疫治疗快速起效的标志物尚在研究中。临床工作中,这些特点使得免疫治疗的临床疗效令人担忧,早期患者尤甚。如果将免疫治疗使用在二线化疗后,患者肿瘤负荷较高、一般状况不佳,免疫治疗疗效可能更不尽如人意。这些都是临床选择免疫治疗时需要实际考虑的因素。
针对这一问题,国际上研究者结合二线化疗早期效果较好,免疫治疗长期疗效较好的特性,提出了化疗联合免疫治疗的策略,让化疗起到免疫治疗搭档和领跑员的作用,并且希望通过化疗的肿瘤杀伤,释放肿瘤抗原,在理论上增强免疫治疗的作用。针对二线患者,在化疗药物的选择上,需要选择副反应较小,早期ORR相对较高的化疗药物。紫杉类药物是目前研究较多的药物。在本次ASCO GU大会上,带来了紫杉类化疗联合免疫治疗的研究报告。
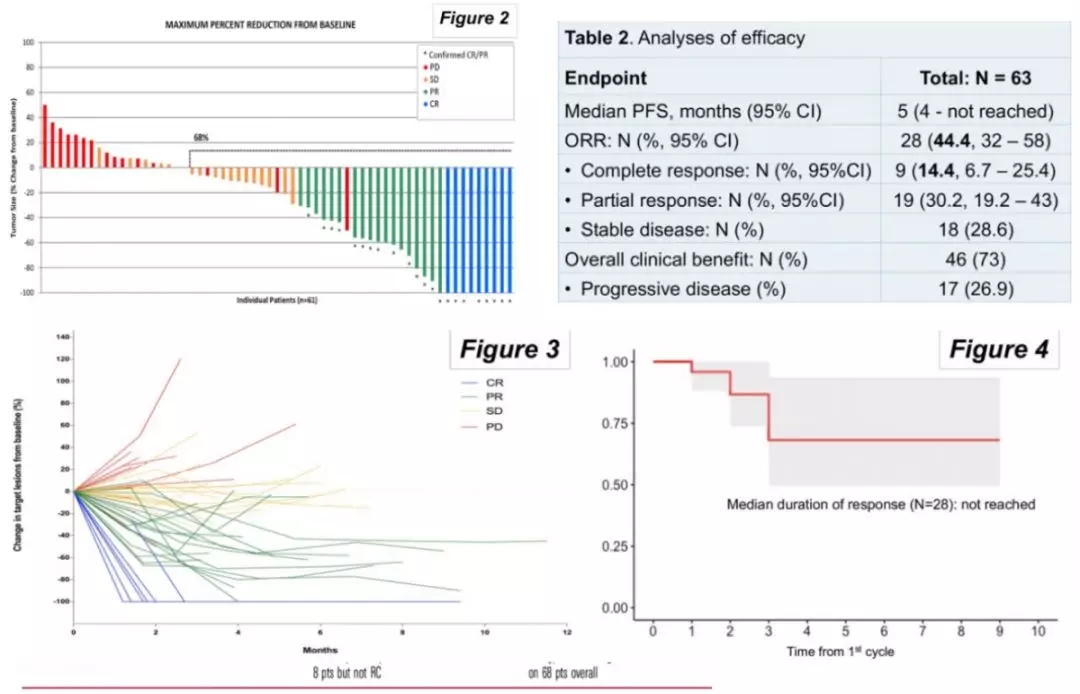
PEANUT研究: 转移性尿路上皮癌的挽救性治疗新选择——帕博利珠单抗联合纳米白蛋白紫杉醇 (nab-paclitaxel) (abstract494)PEANUT研究是一项开放标签、单臂II期研究,评估帕博利珠单抗联合nab-paclitaxel用于含铂化疗失败患者的安全性及疗效。患者接受帕博利珠单抗(200 mg,iv,D1)+ nab-paclitaxel(125 mg/m2 ,iv,D1,D8) Q3w治疗。研究共入组63例患者,中位随访时间5个月,中位年龄69岁;美国东部肿瘤协作组(ECOG)体力状态(PS)评分 1占35%;33%患者有肝转移。疗效方面,中位PFS为5个月,肿瘤控制起效比较迅速,ORR为44.4%,其中完全缓解(CR) 9例(14.4%),部分缓解(PR)19例(30.2%),缓解持续时间(DOR)未达到,疾病稳定(SD)18例(28.6%)。安全性方面,3-4级治疗相关不良反应 (TRAE) 14 例(22%),最常见的TRAE是脱发(76%),乏力和中性粒细胞减少。9例因白蛋白紫杉醇毒性而永久停药。
对于mUC二线患者,帕博利珠单抗、纳武利尤单抗、德瓦鲁单抗、阿特珠单抗和阿维单抗(avelumab)都已获批mUC二线治疗的适应证。依据KEYNOTE-045研究,单药帕博利珠单抗相对于化疗能够显著改善患者的总体生存(OS)时间,并且副反应发生率较低。但该研究也显示了免疫治疗的一些临床特性,起效较慢、肿瘤无进展生存(PFS)时间较短、免疫治疗早期的生存率低于二线化疗。客观缓解率(ORR)约为20%,PFS为2个月,并且无论是PD-L1高表达还是低表达患者,都存在以上问题,而其他能够预测免疫治疗快速起效的标志物尚在研究中。临床工作中,这些特点使得免疫治疗的临床疗效令人担忧,早期患者尤甚。如果将免疫治疗使用在二线化疗后,患者肿瘤负荷较高、一般状况不佳,免疫治疗疗效可能更不尽如人意。这些都是临床选择免疫治疗时需要实际考虑的因素。
针对这一问题,国际上研究者结合二线化疗早期效果较好,免疫治疗长期疗效较好的特性,提出了化疗联合免疫治疗的策略,让化疗起到免疫治疗搭档和领跑员的作用,并且希望通过化疗的肿瘤杀伤,释放肿瘤抗原,在理论上增强免疫治疗的作用。针对二线患者,在化疗药物的选择上,需要选择副反应较小,早期ORR相对较高的化疗药物。紫杉类药物是目前研究较多的药物。在本次ASCO GU大会上,带来了紫杉类化疗联合免疫治疗的研究报告。
PEANUT研究: 转移性尿路上皮癌的挽救性治疗新选择——帕博利珠单抗联合纳米白蛋白紫杉醇 (nab-paclitaxel) (abstract494)PEANUT研究是一项开放标签、单臂II期研究,评估帕博利珠单抗联合nab-paclitaxel用于含铂化疗失败患者的安全性及疗效。患者接受帕博利珠单抗(200 mg,iv,D1)+ nab-paclitaxel(125 mg/m2 ,iv,D1,D8) Q3w治疗。研究共入组63例患者,中位随访时间5个月,中位年龄69岁;美国东部肿瘤协作组(ECOG)体力状态(PS)评分 1占35%;33%患者有肝转移。疗效方面,中位PFS为5个月,肿瘤控制起效比较迅速,ORR为44.4%,其中完全缓解(CR) 9例(14.4%),部分缓解(PR)19例(30.2%),缓解持续时间(DOR)未达到,疾病稳定(SD)18例(28.6%)。安全性方面,3-4级治疗相关不良反应 (TRAE) 14 例(22%),最常见的TRAE是脱发(76%),乏力和中性粒细胞减少。9例因白蛋白紫杉醇毒性而永久停药。
2.免疫治疗联合新型药物
在目前,mUC一线选择铂类化疗、二线选择免疫治疗的治疗模式下,加上患者管理改善,相当一部分患者会进入三线治疗阶段,因此该领域的选择也会成为未来临床研究热点。本次大会上,回顾性真实世界研究(abstract 458)显示,免疫治疗后选择紫杉类化疗,其ORR为18%,PFS 2.9个月。结果提示这些患者继续选择化疗疗效欠佳,需要研究新的治疗手段,其中抗体偶联药物(ADC)和靶向治疗是目前研究热点。
针对尿路上皮肿瘤细胞表面表达Nectin-4蛋白比例很高的特点,研发了针对性药物。Enfortumab-vedotin(EV)是一种ADC型药物,由微管破坏剂MMAE和抗Nectin-4单克隆抗体连接组成。在2018年ASCO GU大会上公布了抗体偶联药物Enfortumab-vedotin用于治疗二、三线mUC患者的初步疗效,其ORR高到40%,给学术界留下了深刻影响。在2019年12月,美国食品和药物管理局(FDA)批准了EV用于mUC二线治疗的适应证。基于既往其它瘤种的研究经验,化疗联合免疫治疗是一个重要发展方向。因此采用ADC药物联合免疫在理论上既可以协同杀伤肿瘤细胞的,又能避免了全身化疗对免疫功能的抑制作用,更好地发挥免疫治疗的疗效,并且在更为早期的患者中疗效更为显著。
EV-103研究:EV联合帕博利珠单抗治疗局部晚期或转移性UC的初步耐受性结果(Abstract: 441)
EV-103研究入组的是顺铂不耐受的一线治疗患者。中位随访11.5个月,研究者评估的ORR为73.3%,疾病控制率93%。肝转移患者的ORR为53.3%(8/15)。PD-L1高表达组和低表达组的ORR分别为78.6%和63.2%。中位PFS为12.3个月。最常见的AE为疲劳(58%,11%≥G3)、脱发(53%)和周围感觉神经病变(53%,4%≥G3)。有一位患者死于多器官衰竭相关AE。该研究显示,对于顺铂不耐受的一线治疗患者,EV+帕博利珠单抗具有良好的抗肿瘤活性和持久性,且安全性在可控范围内。对比同样都是顺铂不耐受患者的卡铂化疗方案和免疫治疗单药方案,EV+帕博利珠单抗无论是在ORR、PFS、1年OS率上的数据都显著优于目前的标准治疗,甚至优于目前一线顺铂治疗的数据,并且副反应发生率相对较低。因此,EV+帕博利珠单抗很可能会迅速进入mUC一线治疗研究领域,有望开启mUC无顺铂化疗的时代。
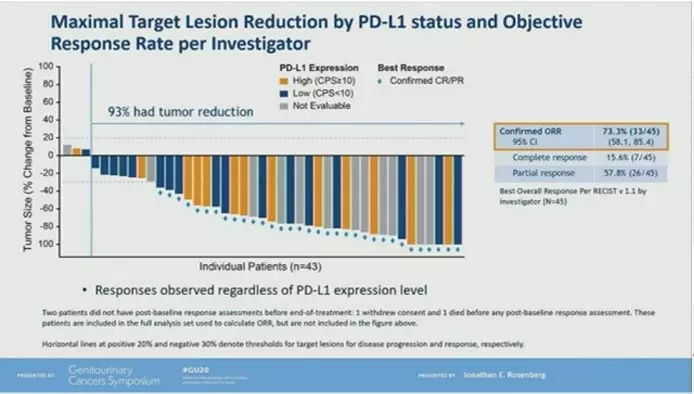
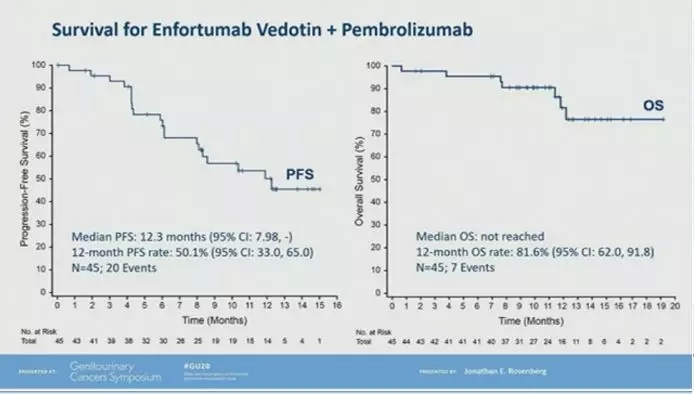
FGFR抑制剂erdafitinib是FDA批准用于mUC二线治疗中存在FGFR基因突变患者的靶向治疗。既往研究显示,对于二、三线治疗的患者,约40%存在FGFR的突变,而这部分患者使用乐伐替尼后,ORR约为40%,PFS 5.5个月,OS为13.8个月。从基因组学研究来看,FGFR突变的患者肿瘤免疫可能较弱(Abstract 432,493),两种治疗策略可能存在互补性,但也有研究结果显示FGFR突变患者接受免疫治疗的疗效不存在显著差异(Abstract 560,570)。考虑到肿瘤的异质性,两者联合是否有可能带来更好的肿瘤控制仍有待研究证实。本次大会上公布了有关FGFR抑制剂与免疫治疗联合的临床研究计划(Abstract 511, TPS 590、592)。我们期待这些研究结果早日公布,以便为临床提供更多治疗选择。
乐伐替尼是多靶点药物,对于VEGFR、FGFR等通路均具有抑制作用。乐伐替尼联合免疫治疗已经在肾癌、肝癌等瘤种展开了研究。在mUC方面,针对不能耐受顺铂一线治疗mUC患者的III期LEAP-011研究(TPS 597)正在进行之中。
二、肌层侵犯性膀胱癌(MIBC)
对于MIBC而言,膀胱全切+淋巴结清扫是主要治疗手段,但由于这些患者术后复发转移风险较高,需要综合运用放疗、围手术期化疗等治疗手段。部分患者不接受膀胱全切,可以考虑采用最大TUR联合同步放化疗的治疗策略。因此,MIBC是需要建立在多学科团队基础上的个体化治疗策略,并且对治疗质量要求较高。而免疫治疗是一种新型的UC系统治疗手段,因而在MIBC多学科治疗过程中,可能具有十分引人瞩目的价值。
在膀胱全切术前新辅助中,顺铂化疗是目前指南推荐的治疗方案,然而由于其副反应较多,在临床上并没有被普遍采用。免疫治疗的副反应较少,新辅助治疗以病理完全缓解(pCR)为主要观察终点,研究开展较为容易,观察时间较短,能够较快得到研究结果。因此,各种免疫治疗在此领域展开了激烈的竞争。
BLASST-1研究——纳武利尤单抗联合吉西他滨和顺铂用于MIBC患者的新辅助治疗安全有效(abstract 439)
BLASST-1研究是一项探索纳武利尤单抗(N)联合GC方案化疗用于MIBC患者新辅助治疗的疗效及安全性的Ⅱ期研究。入组人群为可接受膀胱癌根治术的MIBC(cT2-T4a,N≤1,M0)患者。患者接受21天治疗方案:C(70 mg / m2, IV, D1),G(1000 mg / m2, IV, D1, D8)和N(360 mg, IV, D8)共4个周期,在8周内接受手术。主要终点为病理性缓解(PaR,≤pT1, N0)。次要终点为GC+N组的安全性和2年的PFS。研究共入组41例患者,PaR为66%(27/41),pCR(pT0,pTis)率49%,其中pT0为34%,缓解情况与PD-L1表达状态无明显相关性。安全性方面,大部分不良事件来自GC化疗,3-4级AE的总发生率为24%,主要是中性粒细胞减少、血小板减少和肾功能不全等。共发生3例免疫治疗相关不良反应(irAE),都不需使用类固醇激素。
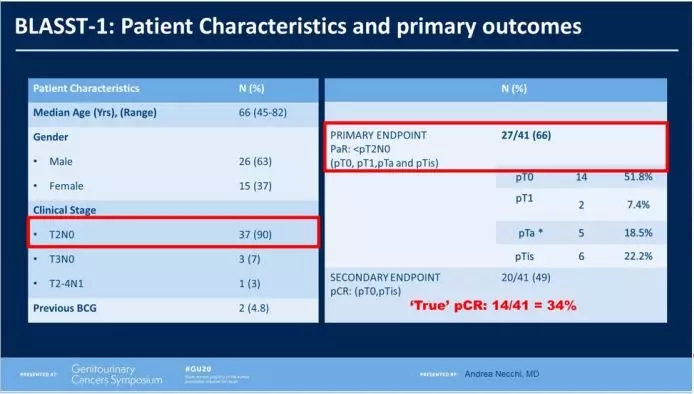
BLASST-2研究:探索德瓦鲁单抗用于MIBC新辅助治疗的可行性(abstract 507)
BLASST-2是一项单中心序贯多队列探索德瓦鲁单抗(D)用于MIBC新辅助治疗的疗效及安全性的研究。入组人群为可手术但不适宜或拒绝顺铂化疗的cT2-T4aN0M0 MIBC患者,队列1为D (750mg iv Q2W x 3次,N=10),队列2为D + CD73抑制剂oleclumab (N=10)。此次公布了队列1结果。队列1已完成入组,中位年龄67岁(范围:53-85岁),男性8例。所有患者均完成3次D给药。(<pT2N0),1例达到pCR(pT0)。患者耐受性良好,只有1例3级TRAE(贫血),没有4级及以上TRAE。
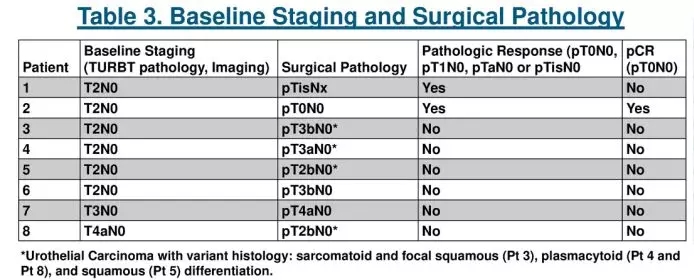
NEODURVARIB试验—德瓦鲁单抗联合奥拉帕尼(olaparib)用于MIBC新辅助治疗安全有效(abstract542)
既往研究提示免疫治疗对MIBC新辅助治疗有效,奥拉帕尼在HRD肿瘤中具有活性,有数据表明德瓦鲁单抗和奥拉帕尼联用具有协同作用。NEODURVARIB研究用于评估德瓦鲁单抗联合奥拉帕尼用于MIBC新辅助治疗对分子分型的影响。次要终点是有效性和安全性。此次大会报告了有关疗效及安全性结果。目前已入组28例患者(PS 0-1,中位年龄70岁),入组人群为cT2-T4a MIBC(pT2 73.6%,pT3 10.6%,pT4 15.8%,其中淋巴结转移10.6%),新辅助治疗后6-8周行膀胱癌根治术,已有13例患者完成新辅助治疗,其中12例已接受RC。病理完全缓解率为44.5%,总AE发生率91%,3-4级AE发生率8.3%。仅1例irAE(1级瘙痒),与PARP抑制剂相关AE为恶心、呕吐和贫血。
SAKK 06/17--德瓦鲁单抗联合顺铂/吉西他滨用于MIBC新辅助安全可行(abstract499)
SAKK 06/17是一项开放标签,单臂Ⅱ期临床研究,纳入可手术且无顺铂不适用的cT2-T4a cN0-1患者61例。GC Q3w x 4次+德瓦鲁单抗 1500mg Q3w x 4次(第二周期开始使用),术后德瓦鲁单抗 1500 mg Q4w x 10次。34例患者(中位年龄70岁,范围41-81岁)中,膀胱癌33例(97%),UTUC 1例。cT2、T3、T4和TxN1期分别占68%,18%,15%和15%。所有患者都按方案完成了4个周期给药,术前分期未见肿瘤进展。与德瓦鲁单抗相关的AE,3级AE 5例(15%),4级AE 3例(9%)。30例(88%)患者接受手术,pCR 10例(33%),ypT1/ypTis 8例,PaR率60%。
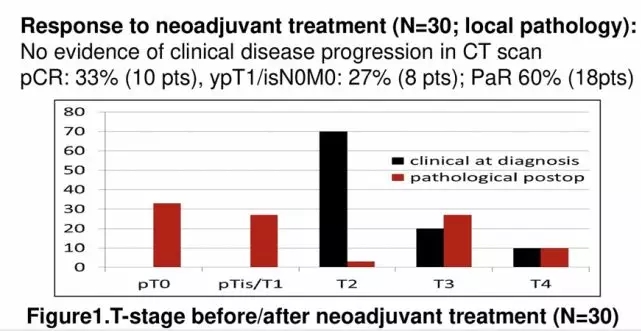
目前,免疫治疗作为新辅助的研究入组病例以cT2为主,治疗方案包括免疫单药、免疫联合化疗、联合免疫治疗,各个研究的pCR为34%~46%。整体上看,联合治疗的pCR率具有更高的趋势,对比既往研究中单纯选择化疗作为新辅助治疗的pCR率,免疫治疗的数据也相对高。这些结果提示,采用免疫治疗作为新辅助治疗策略的研究前景较为广阔。需要指出的是,在不同时期,患者诊疗模式不一样,因此免疫治疗和化疗作为新辅助策略的pCR不具有直接可比性。新辅助的获益人群主要是cT2的患者,而对于cT3及以上或者存在淋巴结转移的患者,这些对新辅助要求更为迫切的患者是否能够获益需要进一步研究。新辅助治疗的主要价值是改善复发、转移时间和总体生存时间,目前的新辅助治疗研究由于随访时间较短,还需要进一步随访才能知道免疫治疗对生存的影响(TPS 593/KEYNOTE-905、TPS 599/KEYNOTE-866)。在免疫治疗和化疗都作为新辅助的手段时,对于生物标记物的研究,指导药物的选择的关注度可能更高。另外,新的药物,如ADC药物(TPS 595)、FGFR抑制剂,也会迅速进入新辅助治疗领域,将来会面临更多的选择。
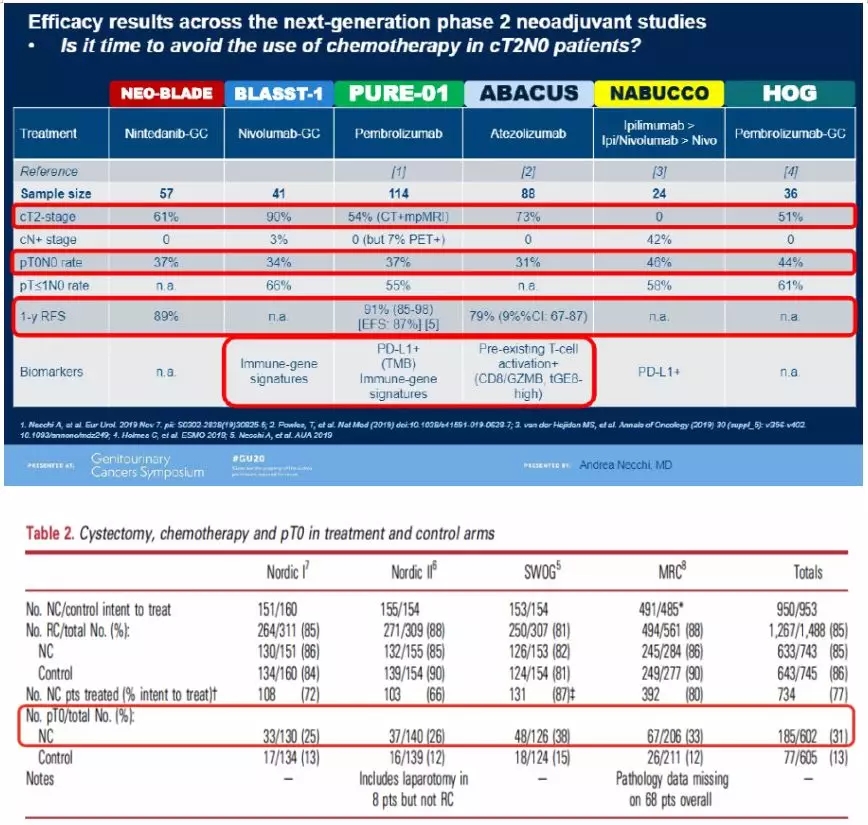
在肺癌等领域的研究显示,放疗与免疫治疗之间存在协同作用。放疗在膀胱癌保膀胱治疗、术后辅助治疗中都起到了非常重要的作用。放疗,化疗,免疫三者的联合、续贯、维持治疗策略是将来的研究热点。
DUART研究--德瓦鲁单抗联合放疗用于MIBC安全有效(abstract513)
不适用顺铂或手术不可切的膀胱癌患者的治疗选择有限,DUART研究旨在探索放疗联合德瓦鲁单抗用于此类患者的安全性及有效性,其Ⅰb期结果已证实德瓦鲁单抗+RT的安全性,本次大会报道Ⅱ期研究中患者接受德瓦鲁单抗+RT治疗的有效性及TRAE。
研究主要纳入T2-4、N0-2、M0患者。II期主要终点是1年的PFS率及疾病控制率(DCR);次要终点是:德瓦鲁单抗+RT后CR、PFS及OS。患者接受德瓦鲁单抗(1500mg, Q4w x2次)+RT (64.8Gy,分36,大于7周),再进行德瓦鲁单抗 Q4w x 1年的辅助治疗。
结果:总共入组26例患者,中位年龄74岁,21例可用于评估。德瓦鲁单抗+RT后,CR 15例(71.4%)、PR 1例(4.7%)、SD 4例(19%)、PD 1例(4.7%),DCR 95%。中位随访时间6.1个月。最常见的TRAE是疲劳(16/26)、尿路感染(5/26)、膀胱炎(3/26),没有观察到致命的TRAE。
文章总结
尿路上皮肿瘤的系统治疗呈现出百花齐放的态势,化疗是重要治疗手段,而免疫治疗正在蓬勃发展,抗体偶联药物、靶向药物也不断出现,为患者提供了更好的医疗服务。整体上系统治疗的发展历程,通常是从mUC二线治疗,向一线发展,进而进入MIBC围手术期和高危非肌层侵犯膀胱癌的治疗。在这些药物中,免疫治疗因独特的作用机制和临床特点,成为联合、续贯、维持治疗策略较好的研究对象。在临床工作中,需要建立膀胱癌全程管理模式,基于患者肿瘤生物学特性,建立多学科管理团队,综合利用各种系统治疗手段,与手术、放疗配合,结合疗效和副反应,给患者提供更为个体化的治疗策略。
作者 | 唐琦 虞巍(北京大学第一医院泌尿外科)
编辑 | 郝冉(中国医学论坛报)
专家简介

唐琦医生
北京大学第一医院泌尿外科主治医师。临床医学(外科学)博士
中国抗癌协会泌尿男生殖系肿瘤专业委员会会员
中国临床肿瘤学会会员
北京市及北京大学优秀毕业生
第三届“CARS全能医生”中国肾癌综合治疗挑战赛全国总决赛手术案例组冠军
2019“谁与争锋”前列腺癌诊治论坛全国总决赛亚军
发表SCI及中文论著十余篇;多次于美国泌尿外科年会(AUA)、欧洲泌尿外科年会(EAU)及全国年会进行研究成果汇报。

虞巍医生
北京大学第一医院泌尿外科主任医师,副教授,硕士研究生导师
中国临床肿瘤学会尿路上皮癌委员会 常委
中国中西医结合学会泌尿外科专业委员会肿瘤学组委员
抗癌协会家族性遗传肿瘤协作组泌尿生殖肿瘤组委员
中国医疗保健国际交流促进会肾脏移植分会青年委员会委员
CUA尿控中青年医师联盟成员
文章来源:中国医学论坛报今日肿瘤 作者:唐琦 虞巍












